

妊娠すると妊娠初期・中期・後期の採血検査の中にも必ず含まれる血糖値。
妊娠中はなぜ血糖値を検査するの?
血糖値が高かったり低かったりするとどうなるの?などの疑問を
詳しく説明していきます。
また、妊娠糖尿病の診断指標や、診断された時の治療についても詳しくご説明していきます。
Contents
妊娠中にはじめて発見、または発症した糖尿病まではいかない糖代謝異常のことを言います。
糖代謝異常とは、血液に含まれる糖の量を示す“血糖値”が正常の値から逸脱した状態です。
妊娠前から既に糖尿病と診断されている場合や、妊娠中に“明らかな糖尿病”と診断された場合は糖尿病合併妊娠となり、妊娠糖尿病とは異なります。

▶︎1型糖尿病
主に自己免疫によっておこる病気です。
自分の体のリンパ球が誤って、自分の膵臓にあるβ細胞を破壊してしまうことで発病します。
風邪をこじらせたり、過去のウイルス感染によりリンパ球が闘ったことがきっかけになる場合多く、自己免疫の病気で他の人にうつることはありません。
1型糖尿病を発症すると、自分の体内でインスリンを作ることができなくなってしまいます。
インスリンがないと、糖を臓器などの細胞に取り込むことができず、血管の中に糖があふれ、高血糖の状態になってしまいます。
そのため治療としては初めからインスリン治療が必要になります
ごく稀に、妊娠に関連して発症する糖尿病に劇症1型糖尿病があります。
劇症1型糖尿病は、妊娠により膵臓にあるβ細胞が急速に破壊されることで血糖値を下げる働きをするインスリンが不足し、急激に血糖値が高くなります。

血糖が血管に溜まり、様々な臓器に運ばれなくなると、体は糖をエネルギー源として利用できないため、エネルギー不足になってしまいます。
かわりに脂肪がエネルギー源として分解されてしまい、脂肪分解な際に発生するケトン体というものが体内に出てしまう緊急事態が起こります。(ケトーシス)
この状況は、お母さんと赤ちゃんにとって致命的となることもあります。
そのため、妊娠中や出産後などに喉が渇いて水分を多量に飲む、多量に尿が出るなどの高血糖に伴う症状のほか、悪心、嘔吐、腹痛などのケトーシスに伴う症状を認めたときは、劇症1型糖尿病を念頭に置いて検査が行われます。
▶︎2型糖尿病
遺伝的な体質(インスリン分泌低下, インスリン抵抗性)が元々あるところに過食, 運動不足, 肥満が引き金となり発症します。
2型糖尿病では内服薬から始めるのが一般的ですが、妊娠を希望する場合や妊娠中はインスリン治療を行います。
妊娠すると、胎盤から出るホルモン(ヒト胎盤性ラクトーゲン、プロゲステロン、プロラクチンなど)が、血糖値を調整するための”インスリン”というホルモンの働きを弱くすること(インスリン抵抗性が高くなる)により糖代謝異常が出現します。
赤ちゃんに糖を沢山届けて、赤ちゃんを成長させる仕組みになっているのです‼︎
そのため妊娠中は血糖値が上がりやすいといわれています。
また、赤ちゃんに糖を届けて、足りなくなった分のお母さんのエネルギーは脂肪を分解して作ります。
その時に出てしまうのがケトン体!
ケトン体が沢山出てしまうと、血液が酸性に傾き、母子ともに危険な状態になることもあります。
そのため、血糖値の一定の診断基準を超えると妊娠糖尿病と診断されます。
妊娠糖尿病を予防し、早期発見・早期治療することで、母子共に健康な妊娠生活を送ることができます‼︎
お母さんが高血糖であると、おなかの中の赤ちゃんも高血糖になり、さまざまな合併症が起こり得ます。
【お母さん】
・妊娠高血圧症候群
・羊水量の異常
・巨大児による肩甲難産
・糖尿病の合併症である網膜症や腎症およびそれらの悪化
【赤ちゃん】
・流産
・早産
・形態異常:妊娠初期(胎児の臓器が作られる4〜9週)の血糖値が高い場合には胎児に先天奇形を合併しやすくなります。
・巨大児
・肩甲難産による分娩時外傷
・新生児の心臓の肥大、心筋症
・新生児低血糖
・新生児多血症
・新生児電解質異常
・新生児黄疸
・胎児死亡
・将来の生活習慣病(肥満、メタボリックシンドローム、糖尿病)
糖尿病を元々患っている女性が妊娠を希望する場合、妊娠前に血糖値を十分に管理した上で妊娠することが健康な赤ちゃんを産むために非常に大切です。

<<血糖コントロールの目標>>
・HbA1c 6.5%未満が推奨されています。
・血糖値を下げる内服薬は胎児の安全性に関するデータが不足しているため、安全性が確立していません。そのため、インスリンによる治療が望ましく、妊娠前からインスリン治療を行うことが推奨されています。
・糖尿病で血糖値のコントロールがうまくいかない場合、網膜症や腎機能が悪化する可能性があります。また、妊娠により症状が悪化する場合があるため、妊娠前に眼科の受診や腎機能の精査を勧められる場合があります。
・1型糖尿病の場合、甲状腺疾患が隠れている場合があります。妊娠をきっかけに甲状腺疾患も病状が進むことがあるため、甲状腺機能を確認する採血をする場合があります。
妊娠糖尿病は約8人に1人の妊婦さんがなるといわれており 、誰にでもその可能性がありますが、中でもリスクファクターとなる方がいます。
・糖尿病の家族歴がある
・肥満
・35歳以上の妊娠
・巨大児分娩歴がある
・原因不明の習慣流早産歴がある
・原因不明の周産期死亡歴がある
・先天奇形児の分娩歴がある
・強度の尿糖陽性もしくは2回以上尿糖陽性
・妊娠高血圧症候群になっている
・羊水過多症と言われている

リスクファクターも様々あり、
誰もがなる可能性があります。
そのため、日々の生活習慣が大切なポイントになってきます!
妊娠糖尿病は無症状の場合が多く、尿検査や血液検査によって発見されることもあります。
妊娠糖尿病は自覚症状がないまま、お母さんや赤ちゃんにとって様々なリスクが生じる疾患です。
早期発見・早期治療を行うには、妊婦健診をしっかり受けることが大切です。
血糖コントロールが上手くできないと、
高血糖や低血糖により症状が出てくる場合があります。
血糖値が200mg/dl程度では無症状なことが多いです。
血糖値が400mg/dlなど上昇してくると
口渇、多飲、多尿、体重減少、疲れやすい、集中力の低下などが出現することがあります。
血糖値が正常範囲以下(血糖値が70mg/dL以下)に下がった状態のことをいいます。
動悸、頻脈、悪心(吐き気)、眠気、発汗、手指のふるえ、空腹感などの症状があらわれます。症状が重くなってくると、頭痛、めまい、集中力の低下、けいれん、疲労感などを起こし、最後には意識がもうろうとして昏睡状態に陥ります。
低血糖は最初に症状が起きた時にきちんと対処すれば、回復します。軽症の低血糖であれば、ブドウ糖10gやジュースを口にすれば10分程度で回復します。
症状が重くなる前に気づき、早めの対処行動をとりましょう!
※車の運転中、低血糖により意識障害が起きた場合は、危険運転過失致死傷になる可能性があるため、車を運転される場合、症状には十分注意して、少しでも症状がある場合は車を安全な場所に置き、血糖値を確認するなど対処しましょう。
妊娠初期・中期・後期の妊婦健診の中に血液検査がありその中に血糖検査も含まれています。
血液検査による随時血糖が100mg/dL以上の場合には、妊娠前から糖尿病がないかどうかを調べるために、血液検査でHbA1cの測定を行います。
随時血糖値が126mg/dL以上の場合やHbA1c値が6.5%以上の場合には、妊娠前から糖尿病があったことを疑います。しかし、糖尿病の診断は分娩後に行う必要がありますので、この時点では”妊娠中の明らかな糖尿病”という診断になります。
血糖値の検査がある日は、食事を食べてきてから検査をすると血糖値が上昇してしまうため、正確な値がわかりません。そのため、次回の妊婦健診で血液検査があると言われた場合には食事は健診後に摂取するのが望ましいでしょう。また、糖分の入った飲み物も検査が終了するまでは控えておきましょう。
また、妊娠中期の妊娠糖尿病のスクリーニングでは、妊娠24週頃に50gGCT(グルコースチャレンジテスト)を実施している施設もあります。
50gGCT(グルコースチャレンジテスト)とは、食事時間と関係なく、50gのブドウ糖の入った炭酸水を飲んで、その60分後に血糖値を測定する採血検査です。血糖値が140mg/dL以上の場合には50gGCT(グルコースチャレンジテスト)陽性となりますので、妊娠糖尿病の精密検査の対象となります。

随時血糖や50gGCTで血糖値が高値だった場合は妊娠糖尿病の診断のために、75gOGTTを行います。
この検査は空腹状態の血糖値から検査を行う必要があるので、前日の夜から食事や甘いもの飲食物は取らないように準備が必要です。糖分の入っていないお茶や水は摂取可能です。
検査は空腹時(負荷前)の採血を行い、その後に75gのブドウ糖が入った炭酸水を飲みます。
その60分後と120分後に血糖値測定の採血を行います。
計3回の採血を行います。
その結果、
空腹時血糖92mg/dL以上
1時間値180mg/dL以上
2時間値153mg/dL以上
のいずれか1点以上を満たした場合に妊娠糖尿病と診断されます。
妊娠糖尿病や糖尿病合併妊娠では、血糖値の厳重な管理がとても大切です。
食前の血糖値は100mg /dl未満を目標
食後2時間後は120mg /dl未満を目標
妊娠中は切迫流早産のリスクがあり、運動療法があまり積極的に出来ないため、まず食事療法を行います。
食事療法
妊娠中の理想の血糖コントロールは、
①お母さんと赤ちゃんが共に健全に妊娠を継続できる
②食後の高血糖をおこさない
③空腹時のケトン体産生を亢進させない
ようにしていきます。
1日3回の食事よりも1日4〜6回に食事を分けて血糖値の急激な変動を防ぎます。
妊娠中に決められたエネルギー量を上記のように分割し食事をしていきます。
食事療法は、血糖コントロールの基本です。
妊娠中は赤ちゃんの発育、お母さんの子宮や乳房の発達のために必要なエネルギー量が増加します。
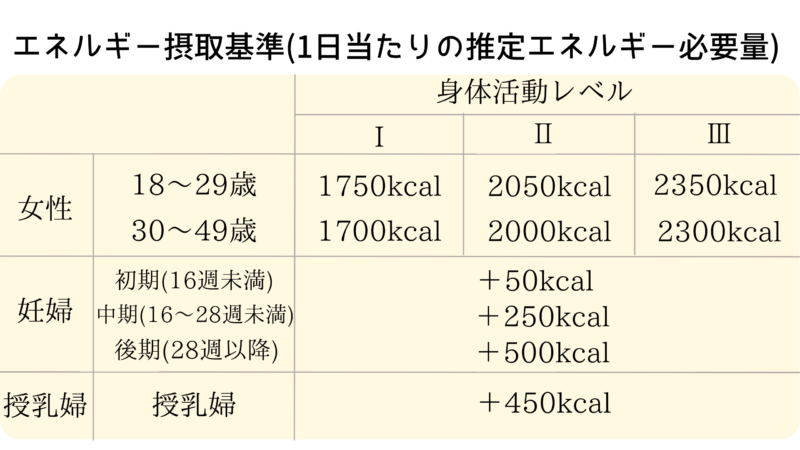
<<身体活動レベル>>
Ⅰ:生活の大部分が座位で、静的な活動が中心の場合
Ⅱ:座位中心の仕事だが、職場内での移動や立位での作業、接客業、あるいは通勤・買い物・軽いスポーツ等のいずれかを含む場合
Ⅲ:移動や立位の多い仕事への従事者、あるいはスポーツなど余暇における活動など運動習慣を持っている場合
考え方として、例えば32歳接客業の方で妊娠26週の場合は、身体的活動レベルがⅡとなり、2000kcalになり、26週は妊婦の中期のため+250kcalとなり、1日当たりの推定エネルギー必要量は2250kcalとなります。
糖尿病合併妊娠や妊娠糖尿病に妊婦さんは、正常妊婦さんの必要エネルギー量の約30%カットのエネルギー制限食のため、2250kcalの30%カットでは、1575kcalとなり、このエネルギー量を1日数回の食事に分けてコントロールしていくことになるのです。
また、妊娠中は妊娠前に比べると食後に高血糖になりやすいというのが特徴です。そのため1日3回の急激な血糖値上昇を防ぎ、1回の食事量を減らし、おやつや夜食に分割して食事することで極端な高血糖を防ぐことができます。
一方、空腹時になるとお母さんの血糖は赤ちゃんのエネルギー源として優先的に使われ、お母さん自身は脂肪をエネルギー源として利用するためケトン体というものがお母さんの体内で増加します。
過剰なケトン体が出てしまうと、お母さんと赤ちゃんの生命に関わる緊急事態となります。
そのため過剰なエネルギー制限は、同様に過剰なケトン体をつくりだしお母さんと赤ちゃんの両方に悪影響をおよぼします。決められた量以上の過剰なエネルギー制限は避けなければなりません。
要するに、1日の摂取カロリーを30%カットし、血糖値の急激な上がり下がりがないように、1日の摂取カロリーを4回〜6回に分けて食べる分割食にして生活することがポイントです!
また、血糖値の上昇は食べる順番でも影響してきます。
糖質から摂取すると血糖値が急上昇し、
タンパク質や野菜などの食物繊維から摂取することで緩やかな血糖値の変動となります。
当然、後者のタンパク質や野菜などの食物繊維から摂取することが、血糖値の緩やかな変動となるため、妊娠糖尿病や糖尿病合併妊娠の方にとってとても大切な習慣です。
一般的に、血糖値が上がりやすいのは、すぐエネルギーになりやすい
ごはんやパン、果物、砂糖などの炭水化物の多い食事と、油の多い食品になります。
しかし、血糖に影響するからといって、
炭水化物を食べないと、栄養バランスが悪くなり、食事の満足感が得られないため、
タンパク質や脂肪などを過剰に摂りすぎてしまうことにつながります。
炭水化物とタンパク質・脂質・食物繊維はバランスよく摂取するように心がけましょう。

食後の血糖値の上がりやすさを示す数値として
グリセミックインデックス(Glycemic index: GI)があります。
GIが高い食品を食べると、急激に血糖値が上昇するため、血液中の糖を処理するために体内で多量のインスリンが分泌されたり、分泌が追いつかなくなったりしてしまいます。
逆にGIが低い食品では、糖がゆっくり取り込まれ、血糖値の変動も緩やかになるため、インスリンも分泌しすぎることなく、糖は速やかに臓器などの組織に吸収されていきます。
野菜やきのこ、豆類、海藻などの低GI値食品から食べ始め、続いて肉や魚料理、最後に白米などGI値の高い食品の炭水化物を食べると効果的です。
食物繊維は、血糖の急上昇を防ぐだけでなく、満腹感も得られ、自然と食事量が減るのでダイエットにもつながりおすすめです。

コース料理のように、サラダ→スープ→肉・魚料理→パンorライスの順番ををイメージするとわかりやすいかもしれませんね!
運動療法
食後1~2時間などに運動をすること、運動習慣をつくることは、血糖値を下げるために効果的です。
すぐに始められる有酸素運動では、
ウォーキング、軽いスイミング・水中ウォーキング、ヨガ、ピラティスなどがあります。

アメリカ産婦人学会では「毎日20~30分程度、週5日程度」
日本臨床スポーツ医会では「週2~3回で、1回60分以内」を運動量の目安としています。
しかし、切迫流早産に注意しながら無理のない範囲で行いましょう。
継続や妊娠であり無理のない範囲という観点から、1日の運動時間は30分前後、1週間に3~4回を目安におこないましょう。また、もし運動中に気分が悪くなったら、すぐに中止しましょう。
自己血糖測定
施設にもよりますが、1日3〜4回計測する場合が多い印象です。
朝食前・朝食後2時間、昼食後2時間、夕食後2時間です。
血糖コントロールをかなり厳重にしなくてはならない場合、1日6〜7回測定する場合があります。
朝食前・朝食後2時間・昼食前・昼食後2時間・夕食前・夕食後2時間・就寝前となります。
測定した血糖値は記録ノートに記入し、かかりつけの医師と共有します。
<<準備するもの>>
・消毒綿
・血糖測定用の穿刺具と穿刺針
・血糖測定器とセンサー
・針捨て用の硬めのペットボトル
・記録ノート
<<方法>>
①流水でよく手を洗い乾かします。
②穿刺具に穿刺針をセットします。(針のダイヤルは皮膚の硬さや血液の出具合により調整します)
③血糖測定器にセンサーをセットします。
④消毒綿で指先の測定部位を消毒し、よく乾かします。
⑤穿刺針で穿刺し、血液を出します。

⑥血糖測定器にセットしたセンサーに血液を吸引させます。数秒程度で結果が表示されます。
⑦穿刺部位は消毒綿で圧迫します。
⑧結果を記録に記入します。
⑨使用後の針は硬いペットボトルや瓶などに入れ、かかりつけの病院や医療廃棄物が捨てられる施設にお持ちください。自治体によってはお住まいの地域で捨てる事が可能な場合もありますので、各自治体に確認してください。
また、身体に持続的に装着する「FreeStyleリブレ」(持続血糖測定器)という機械があり、時間や場所を問わずに、機械をかざすだけで血糖値を測定することができるものがあります。インスリン治療糖尿病患者を対象に保険適用となります。

食前の血糖値は100mg /dl未満
食後は120mg /dl未満となるように食事療法や運動療法を行います。
食事や運動で血糖コントロールが困難な場合はインスリン療法が導入されます。
インスリン療法
妊娠糖尿病や糖尿病合併妊娠の薬物療法では飲み薬ではなく、原則としてインスリン療法が行われます。食事や運動療法だけでは、血糖値がコントロール出来ない場合はインスリン療法を開始します。
飲み薬は胎盤を通過して胎児に移行してしまう可能性を含めて、赤ちゃんへの安全性が確認されていないものが多く、妊娠中はインスリン治療の方が確実に血糖値を下げられるからなのです。
インスリンの中でも、妊娠中投与の安全性がほぼ確立しているものと、そうでないものがあります。
<<妊娠中に使用されるインスリン>>
ノボリンR:速効型
ヒューマンR:速効型
ノボラピッド:超速効型
ヒューマログ:超速効型
ノボリンN:中間型
レベミル:持続型
ランタス:持続型
インスリンには様々な型があります。
インスリンは食事の直前に投与して食べたものの血糖値をコントロールするものと、持続的に効果があるものがあり、医師の指示により調整し使い分けられます。
速効型や超速効型は基本的に食事の直接に使用することで、食事で上昇する血糖を抑えます。
中間型や持続型は1日の血糖値を下げるために使用するため、朝や寝る前に使用することが多いです。
また、身体に持続的に装着するインスリンポンプ(CSII)を使用して細やかな血糖管理を行う場合もあります。
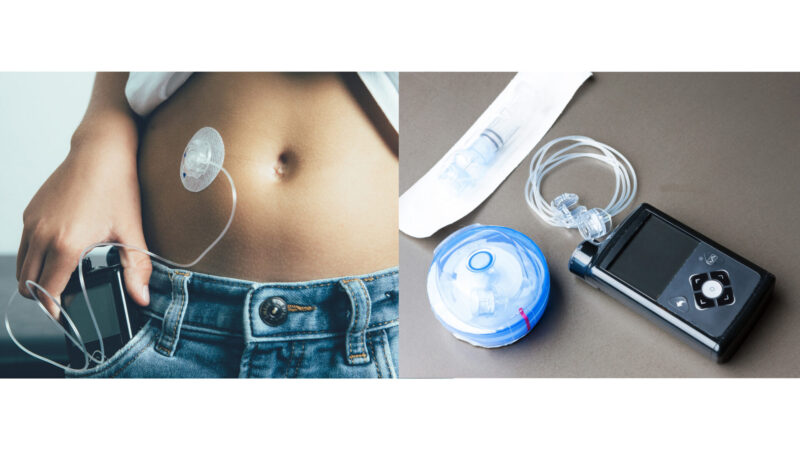
インスリン製剤は、妊婦さんへの使用について利点・欠点を十分に検討した上で慎重投与することになっています。
インスリンを使用して赤ちゃんに異常が出ることはありません。
ヒトインスリン製剤には奇形を誘発する副作用(催奇性)はなく、そもそも胎盤をあまり通り越さないので胎児には影響が出にくいと言われています。
<<準備するもの>>
インスリン製剤
インスリンに装着する針
消毒綿
針捨て用のペットボトル
①注射前に手洗いを十分に行います。
②インスリン製剤のキャップを外して両手ではさみ、10回程度回転させて、薬剤を混和させます。
③インスリン製剤に注射針を付け、針先を上に向けて、インスリン溶液中の気泡を上に集めます。針先を上に向けたまま、指で2-3回はじき、空気を上部に集めます。ダイヤルを2〜3単位にして注入ボタンを押し、空打ちします(空打ち)することで、薬剤が針まで満たされます。インスリンの注射液が、しっかり出ていることを確認します。

④投与したい単位数にダイヤルを合わせます。
⑤穿刺部位を決めます。
お腹、太もも、おしり、腕などを選びますが、薬の吸収速度が部位によって異なるために基本はお腹を選択します。同じ部分に刺し続けると、皮膚が硬くなります。痛みの原因になったり、薬の効きが悪くなったりするので、2〜3センチずらして接種するのがポイントです。
⑥消毒綿で穿刺部位を消毒し乾燥させます。
⑦皮膚へ直角に刺し、注入ボタンを完全に押し切ります。
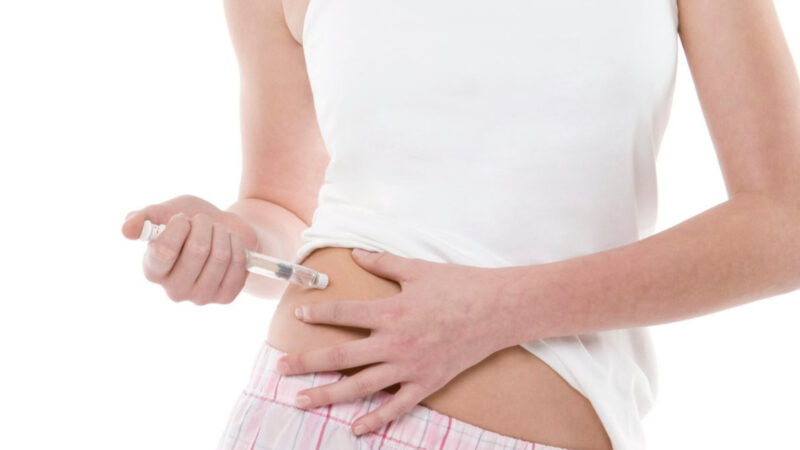
⑧10秒程度待ち、注入ボタンを押したまま針を抜きます。
⑨針は針捨て用のペットボトルへ捨てます。
⑩速効型や超速効型のインスリンの場合はすぐに食事を召し上がりましょう。
★インスリン療法の注意点★
※使用するインスリン製剤の名前をしっかり確認しましょう。
※インスリン注射の時間、回数、接種単位は必ず医師の指示に従って行いましょう。
※インスリン製剤が均一になるよう、毎回振ってからセットしましょう。
※注射針は毎回新しいものに交換して使用します。
※自己判断で中止はしないようにしましょう。
(日本糖尿病学会 インスリン自己注射ガイド参照)

インスリンの針はとても細いため意外と痛くないんです!
自分で注射するなんて!と怖がってしまう方は沢山いらっしゃいますが、お母さんと赤ちゃんを守るための大切な治療なので、しっかり行いましょう。
妊娠糖尿病の場合は、妊娠が終了すると妊娠していない時の状態に戻るため、血糖値がコントロールできます。基本的に妊娠終了とともに治療も終了します。

妊娠糖尿病や糖尿病合併妊娠のお母さんから産まれた赤ちゃんは、出生後に低血糖を起こすリスクがあるため、赤ちゃんも出生直後と数時間後に血糖値を測定します。低血糖の場合は早めにミルクを飲ませて血糖値を上げる場合があります。
血糖値がコントロールできれば通常の管理となります。
退院後はお母さんは産後6〜12週間後に再びブドウ糖負荷試験を実施し、妊娠糖尿病が治っているかどうか評価します。
治っていても妊娠糖尿病になった方は、妊娠糖尿病にならなかった人に比べ、約7倍の高頻度で将来糖尿病になるリスクがあるため、年に1回程度の定期検診が必要です。
また、治っていない場合は糖尿病になってしまったと言うことになります。
その場合は内科や糖尿病内科に受診し、糖尿病の治療が継続されます。
産後はできるだけ母乳で育てると、お母さんも赤ちゃんも将来、糖尿病になる頻度が減ることが研究でもわかっているため、母乳栄養を心がけていくといいでしょう。
妊娠糖尿病の予防は、適切な食生活と体重管理が大切になります。
不規則や偏った食生活、体重増加が著しい場合はリスクも高くなるため、食事と体重管理をしっかり行って行きましょう。
お腹の張り(切迫早産傾向)が無ければ、食べ過ぎた時には散歩や家事などで体を動かして急激な体重増加を予防しましょう。
急激に体重が増えると、体には負荷がかかり妊娠糖尿病のリスクも高まります。特に妊娠中期以降は1週間の内に500g以上増加しないよう気を付け、妊娠前の体重から計算した適切な範囲での体重管理に取り組みましょう。
非妊時体重(妊娠していない時の体重)のBMI値により決まっています。
BMIの計算式 BMI(体格指数)=体重(kg) ÷ 身長(m)÷ 身長(m)
BMI 18.5未満 12〜15kg増加
BMI18.5〜25 未満 10〜13kg増加
BMI25~30未満 7〜10kg増加
BMI30以上 個別対応(上限5kgまで)


妊娠糖尿病は、お母さんや赤ちゃんのリスクが様々あるため、妊娠時に糖尿病の正しい知識をもち、食事や運動などのライフスタイルに気をつけながら生活していきましょう。
コメント